検査について(その2)
人間ドックについての質問集
はじめに
このコーナーは、読者、勤務先の受診者などからの人間ドックについてのQ&Aのうち、人間ドックで行っている検査についての2番目のものです。
質問リスト
- 胃内視鏡検査や大腸内視鏡検査によるウイルス、菌の感染はあるのですか? (1999/5/23) →問1の答え
- バリウムや胃カメラを飲む代わりに、ペプシノーゲン法で検査を受けるのはどうですか? この検査は代用になりますか ?(1999/6/25) →問2の答え
- (胸部X線写真の画像について)矢印で示す黒い部分は何ですか? お腹に変なものができたようで心配です。(1999/7/15) →問3の答え
- 40才の日帰りドックで心筋梗塞疑とかかれていました。日常生活に問題はないのでしょうか。尚、自覚症状はありません。(1999/8/1) →問4の答え
- 1日人間ドックで前日、当日の朝2回の便を採取し、提出したところ便潜血反応ありと判定されました。内視鏡等、体に異物を入れることで傷がつくこともあるという話を以前聞いており、不安です。内視鏡検査の安全性と人間ドックのセカンドオピニオンを他の病院で受けることの是非について教えていただければありがたいです。(1999/8/1) →問5の答え
- (胃や胸の写真を見せられて)写真ではどちら側が右側なのですか? ただ写真を見せられても、分かりません。(1999/9/19) →問6の答え
- 胃の検査は何故、機関や会社により方法が異なるのか ?また、胃のレントゲン検査では注射をうたないですむものがあるのか、その検査の効果は、注射を利用するものにおとらないのか? さらに、胃の検査には、レントゲンを用いずにできる方法があるのか、その効果はレントゲンに劣らないのか? (1999/11/23) →問7の答え
- 血尿のでた場合、ふつうどのような検査が必要なのでしょうか? 人間ドックでは泌尿器系の病気はチェックできないのでしょうか? (1999/12/4) →問8の答え
- 血液検査に腫瘍マーカーはふつうは入ってないのでしょうか? だとしたら自分で追加してもらえばよいのでしょうか? (1999/12/4) →問9の答え
- 今回、健康診断で初めてHDL-C値がわかりました。それが94mg/dlと正常範囲内を越えてます。善玉コレステロールも多いと異常なのでしょうか? (1999/12/4) →問10の答え
Q&A
1番目の質問
問い
胃内視鏡検査や大腸内視鏡検査によるウイルス、菌の感染はあるのですか?
()
答え
かつてはヘリコバクター・ピロリ菌などは結構感染例があり、そのため検査施行後に急性胃炎を起こしてしまったという報告もありました。被検者のB型肝炎、C型肝炎、AIDSウィルスの感染の有無に関わらず、きちんとした処理をしないといけません。最近はまともな施設であれば、内視鏡による感染を防止する対策(高度消毒)もきちんと行われるようになっているはずです。
()
2番目の質問
問い
バリウムや胃カメラを飲む代わりに、ペプシノーゲン法で検査を受けるのはどうですか? この検査は代用になりますか?
()
答え
もし血液検査だけで胃癌が分かれば、苦しい検査を受けないで済むのでいいですね。しかし、そうはいきません。実際には、これは萎縮性胃炎のマーカーです。萎縮性胃炎からの癌の発生率が高く、また、さらに変化が強くなって疣状胃炎になると、癌の発生率がさらに上がる一方で早期癌をX線写真では発見しにくくなります。ですから、このような人には本来は優先的に内視鏡検査が必要です。
ペプシノーゲン法の開発者である東大の三木先生によると、「これ自体が癌の検査なのではなく、癌になりやすい人を見つけて、内視鏡検査を優先的にやらなくてはいけない人を選び出すための検査」と言うことになります。ですから、ペプシノーゲン法で萎縮性胃炎が疑われる人には二次検査として内視鏡検査が必要となります。
バリウムや、胃カメラの代替ではなく、胃癌ハイリスクグループの選定(スクリーニング)にこの検査の存在意義があると思います。つまり、危険度の高い人に医療資源(この場合は内視鏡検査)を集中投下して効率を上げよう、という考え方です。
()
追記
これにヘリコバクター・ピロリの抗体検査を加えたABC検診が近年普及していますが、これも癌のリスクを評価して優先的に内視鏡を行う人を選び出す、という点では考え方としては同様のものになります。
(追記)
3番目の質問
問い
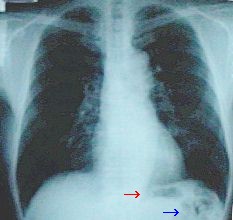
(図に示す胸部X線写真について)矢印で示す黒い部分は何ですか ?お腹に変なものができたようで心配です。
()
答え
赤い矢印で示すのは胃泡といって、主として飲み込んだ空気が写っています。青い矢印のほうは大腸がヘアピンカーブを描いて折り返す部分(脾結腸曲)に溜まった腸内のガスです。この程度だといずれも普通に見られる範囲です。
しかし、この質問が余りに多いのでびっくりしました。受診者に聞くと、お腹は一様に白く写るのだと思っていたのだそうです。一般の方はそういう感覚なのでしょうか?
医師から見れば当たり前の正常な所見でも、受診者にとっては病気かも知れないと悩んでしまうようなものはまだ他にもあるのかもしれません。
()
4番目の質問
問い
40才の日帰りドックで心筋梗塞疑とかかれていました。日常生活に問題はないのでしょうか。尚、自覚症状はありません。
()
答え
実際に心筋梗塞があったのか、また狭心症などがあるのかどうかでずいぶん違ってきます。
ドックの場合、症状がなくても心筋梗塞の場合もあり、既往歴や症状がない場合に心電図の波形だけで判断せざるを得ない場合があって、他の原因(心筋肥大など)による異常Q波まで心筋梗塞の疑いにしてしまう場合があります。ですから、本当に梗塞かどうかを確かめる方が先決だと思います。
ドックで疑われても、本物の心筋梗塞は存外多くはないですし、仮に本当に心筋梗塞があったとしても、古いものであれば日常生活に規制がかかるようなことはそう多くはないと思います。
繰り返すようですが、まず、本当に心筋梗塞かどうかを心エコー検査などで確かめる方が良いかと思います。
()
(改稿)
5番目の質問
問い
1日人間ドックで前日、当日の朝2回の便を採取し、提出したところ便潜血反応ありと判定され、指示が「精密検査の上内科を受診して下さい。検査項目全大腸内視鏡」とありました。放置するつもりはないのですが、内視鏡等、体に異物を入れることで傷がつくこともあるという話を以前聞いており、不安です。内視鏡検査の安全性と人間ドックのセカンドオピニオンを他の病院で受けること(例えば検便のみ他の病院でやってもらえるのか等)の是非について教えていただければありがたいです。
()
答え
確かに、腸に穴を開けてしまう事故がないわけではありません。ただ、1万人に1人未満ですから、やたらに心配する程ではありません。出血したり粘膜に小さな傷を作ることはもっと多いですが、ほとんどは支障ない程度のものです。ただし、過去に手術を受けたことがあって、腸が癒着していることが分かっている場合は別です。この場合は、内視鏡検査は強行できません。穿孔や破裂の危険が大きくなるからです。この場合は、後述する注腸造影をすることになります。
便潜血陽性の条件では、癌を放っておくリスクが余りにも大きく(筆者の施設では50代ですと4~5%の方に癌を発見しています)、検査は避けて通れないでしょう。しかし、注腸造影という、お尻から空気とバリウムを入れて写真を撮るという、代替の検査がありますので、内視鏡が心配なら代わりにそれを選択できます。内視鏡検査の説明を聞いてもまだ心配な場合、注腸造影では駄目かどうか、尋ねてみてはいかがでしょうか。ただ、便塊をポリープと誤認する可能性があるなど、バリウムにはバリウムの弱点があります。
セカンドオピニオンを他の病院で受けること(例えば検便のみ他の病院でやってもらえるのか等)の是非ですが、他の病院で意見を聞くのはいいと思います。しかし、検便をやり直すのはあまり賛成できません。頼めばやり直してはくれますが、陰性に出た場合の判断が問題になります。といいますのは、仮に進行癌でも、血の出方が間欠的であれば、陰性になったり陽性になったりするからです。通常、3回中1回でも陽性ならば、便潜血は陽性と考えます。仮に次の病院で検査して陰性だったとしても検査は受けた方が良いでしょう。ただし、月経血の混入など、検査が信頼性に欠ける場合はやり直しもありえます。
()
追記
現在では注腸造影以外にも選択可能な検査が増えております。具体的には、CTコロノグラフィーやカプセル内視鏡が実用化されています。組織学的検査のための検体採取が出来ないという弱点はありますが、便潜血反応と下部消化管内視鏡検査の間を埋める検査としての役割が期待されます。
(追記)
6番目の質問
問い
(胃や胸の写真を見せられて)写真ではどちら側が右側なのですか? ただ写真を見せられても、分かりません。
()
答え
写真を見る場合、前から見たところの写真は向かい合わせの位置関係で撮るという原則があります。したがって、受診者(患者)の右手は左側(向かって右)になるように写します。下に胸部X線写真の場合の模式図を示します。
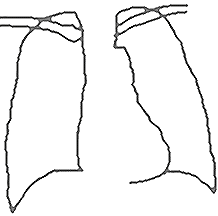
図2 胸部X線写真の模式図
こういう単純な質問はしにくいのか、余り聞かれません。しかし、きっと皆さん疑問に思っているのでしょうね。
()
7番目の質問
問い
胃の検査は何故、機関や会社により方法が異なるのか? また、胃のレントゲン検査では注射をうたないですむものがあるのか、その検査の効果は、注射を利用するものにおとらないのか? さらに、胃の検査には、レントゲンを用いずにできる方法があるのか、その効果はレントゲンに劣らないのか?
()
答え
胃の検査では、X線造影検査と内視鏡検査が二大勢力になっています。それぞれ特徴があるのですが、それについては別記事を参照してください。(X線→上部消化管X線造影、内視鏡→上部消化管内視鏡)
胃のX線検査の前に打つ注射は、ブスコパンという、迷走神経の働きを一時的に止めるものです。迷走神経は胃腸の動きを盛んにし、唾液の分泌を増やす働きを持つ副交感神経なのですが、これは胃の検査にとって妨害的に働きます。胃がもぞもぞ動いていては、胃の形が良く分かりません。これでポリープや癌を見逃しては困るので、胃の動きに一時的なブレーキをかけるために注射するのです。
しかし、副交感神経の働きを止めてしまうため、一時的とはいえ、交感神経の働きが勝った状態になります。交感神経優位の状態では、血圧が上がったり、心臓の動きが速くなったり、膀胱の収縮力が弱くなったり、瞳孔が開いたりしてしまうことがあります。これが好ましくない方に出ますと、まぶしかったり、動悸がしたり、狭心症の発作が起きやすくなったり、血圧が上がったり、尿が出にくくなったり、眼圧が上がったりする可能性があります。ほとんどの人は大丈夫なのですが…。
そこで、場合によっては、注射を打って診断能力を上げるか、安全のため注射を止めるかのジレンマが出ることになります。そのため、「いちいち危険性を評価して薬を使うのは面倒だから、注射を止めよう。放射線技師が上手ければカバーできるし、わずかに診断しにくなっても仕方ない。」という考え方で全員に注射しない施設と、「そう滅多に副作用が出るわけではないし、耐えられない副作用ではないのだから、注射を止めて病気を見逃すリスクは負うよりも出来るだけ注射しよう。」という考え方でほぼ全員に注射する施設に真っ二つに分かれています。
また、X線を使わない胃の検査というと、まずは内視鏡検査です。これは診断能力では断然優位です。しかし、負担がかかってやや苦しいのと、まれですが胃腸を破ってしまう可能性がないわけではありません。一方、これとは別に、ペプシノーゲン法という、血液検査もあるのですが、これは胃癌のリスク因子としての萎縮性胃炎の程度を推定する検査です。これで異常を指摘されると、その人には重点的に内視鏡をやることになります。胃潰瘍や十二指腸潰瘍、良性腫瘍などは対象外ですし、内視鏡検査との組み合わせではじめて意味を持つ検査です。決してこれで癌そのものが分かるわけではありません。胃癌のリスク因子の一つである萎縮性胃炎だけに的を絞った検査です。決して、X線検査や内視鏡に取って代わるようなものではありません。世間ではこの点に少し誤解があるようです。
以上のように、ある一つのやり方には利点もあれば欠点もあり、決してすべての面でアドバンテージを持つことはないため、色々な方法が並立することになってしまいます。
()
追記
ペプシノーゲン法にヘリコバクター・ピロリの抗体検査を加えたABC検診が近年普及していますが、これも癌のリスクを評価して優先的に内視鏡を行う人を選び出す、という点では考え方としては同様のものになります。形態学的な検査に取って代わるようなものではありません。
(追記)
8番目の質問
問い
血尿のでた場合、ふつうどのような検査が必要なのでしょうか? 人間ドックでは泌尿器系の病気はチェックできないのでしょうか?
()
答え
腎臓、尿管、膀胱、尿道の何れからの出血であっても、また、腫瘍、結石、ポリープ、炎症、奇形、尿の濾過の過程など何れの問題であっても、また粗大な病変でも微小な病変であっても、尿路系に血が出さえすれば血尿と言います。
検査ですが、採取した尿を遠心分離して得られる尿沈渣はどんな場合でも必須で、所見によっては腎炎や尿路感染症が示唆されることがあり、原因究明の手がかりになります。また、膀胱に管を入れて直接採尿する場合があります。これで出血していれば膀胱か尿管、腎臓の異常ということになります。
診断が遅れるとまずいのはやはり腫瘍と結石ですので、泌尿器科では主に形態的な検査を行います。具体的には、CT、エコー、IVPまたはDIP、それに尿の細胞診ということになります。このうち1つまたは2つを行うことが多いようです。一方、尿路感染症の可能性が高ければ、尿の細菌培養も行います。
それでも原因が不明で、腎臓自体に原因があるような、慢性腎炎やIgA腎症、良性家族性反復性血尿などが考えられる場合、腎臓の組織検査まで行うことがあり、こうなると腎臓内科の領分です。しかし、この検査は腎臓に針を刺す危険を犯すので、確定診断が治療上必須の場合しか行いません。
()
9番目の質問
問い
血液検査に腫瘍マーカーはふつうは入ってないのでしょうか? だとしたら自分で追加してもらえばよいのでしょうか?
()
答え
施設によってばらばらです。個人的にはPSA以外は余り評価していません。しかし、追加検査としては大抵のところで可能です。なお、腫瘍マーカーについての記事も参照してください。
()
10番目の質問
問い
今回、健康診断で初めてHDL-C値がわかりました。それが94mg/dlと正常範囲内を越えてます。善玉コレステロールも多いと異常なのでしょうか?
()
答え
100mg/dlまでは全く問題がないという点で諸先生方の意見が一致しております。また、120mg/dlまでは大きな問題はないと考えております。それを超える場合、コレステロールエステル転送蛋白欠損症の結果と考えられるのですが、それでもいくらあっても良いのだとする意見と、それはHDLの機能が損なわれているからまずいのだ、とする意見があって、見解の一致がありません。しかし、現実に動脈硬化が生じていないのであれば、大きな問題はないと考えております。普通ではないと言う点では「異常」ですが、病気かどうかという観点からは「異常ではない」場合が多いと考えます。
()
(改稿)